Fase di eritropoiesi e le sue caratteristiche, regolazione, stimolante
- 4084
- 995
- Benedetta Rinaldi
IL eritropoiesi È il processo attraverso il quale si formano globuli rossi o eritrociti. Queste cellule del sangue, nell'uomo, hanno una vita media di 4 mesi e non sono in grado di riprodursi. Per questo motivo, devono essere creati nuovi eritrociti per sostituire coloro che muoiono o sono persi nelle emorragie.
Negli uomini, il numero di eritrociti è di circa 54 milioni per millilitro, mentre nelle donne è un po 'più basso (48 milioni). Circa 10 milioni di eritrociti vengono persi ogni giorno, quindi deve essere recuperato un importo simile.
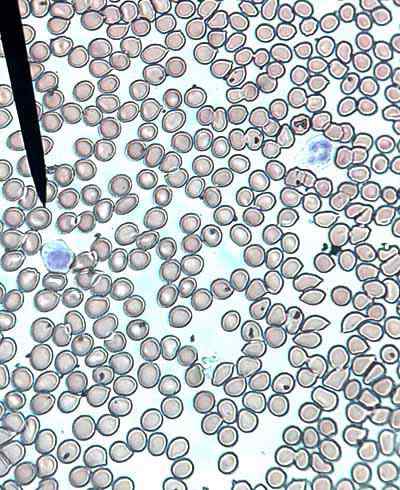
 Sangue umano, eritrociti o globuli rossi e due globuli bianchi. Preso e modificato da: Viascos [CC BY-SA 4.0 (https: // creativeCommons.Org/licenze/by-sa/4.0)].
Sangue umano, eritrociti o globuli rossi e due globuli bianchi. Preso e modificato da: Viascos [CC BY-SA 4.0 (https: // creativeCommons.Org/licenze/by-sa/4.0)]. Gli eritrociti sono formati da eritroblasti nucleati presenti nel midollo osseo rosso dei mammiferi, mentre in altri vertebrati si verificano principalmente nei reni e nella milza.
Quando raggiungono la fine dei loro giorni, frammenti; Quindi alcune cellule chiamate macrofagi li includono. Questi macrofagi sono presenti nel fegato, nel midollo osseo rosso e nella milza.
Quando i globuli rossi vengono distrutti, il ferro viene riciclato per essere utilizzato di nuovo, mentre il resto dell'emoglobina viene trasformato in un pigmento bile chiamato bilirubina.
L'eritropoiesi è stimolata da un ormone chiamato eritropoietina, ma il processo è regolato da diversi fattori, come la temperatura, la pressione dell'ossigeno, tra gli altri.
[TOC]
Fasi e le sue caratteristiche
Negli organismi adulti l'eritropoiesi si verifica in luoghi specializzati del midollo osseo rosso chiamato isole eritroblastiche. Per la formazione di eritrociti, devono verificarsi diversi processi che vanno dalla proliferazione cellulare alla maturazione dei globuli rossi, attraverso diversi stadi di differenziazione cellulare.
Mentre le cellule subiscono divisioni mitotiche, riducono le loro dimensioni e quella del loro nucleo, nonché la condensa di cromatina ed emoglobinizzazione. Inoltre si stanno allontanando dall'area di origine.
Nelle fasi finali perderanno il nucleo e altri organelli e stanno andando in circolazione, migrando attraverso i pori citoplasmatici delle cellule endoteliali.
Alcuni autori dividono l'intero processo di eritropozione in due fasi, il primo della proliferazione e della differenziazione cellulare; mentre altri dividono il processo in base a caratteristiche specifiche della cellula in ogni fase, se osservate con la colorazione Wright. Sulla base di quest'ultimo, le fasi dell'eritropoiesi sono:
1-unità di colonie in scoppio
Sono le prime cellule sensibili all'eritropoietina, alcuni autori li chiamano genitori mieloidi, o anche bfu-e, per il suo acronimo in inglese in inglese. Sono caratterizzati dall'esprimere antigeni di superficie come CD34, nonché la presenza di recettori dell'eritropoietina in alcune quantità.
Colonie a 2-eroidi che formano percorsi
Abbreviato in inglese come cfu-e, sono in grado di produrre piccole colonie di eritroblasti. Un'altra caratteristica di queste cellule è che le quantità di recettori dell'eritropoietina sono molto più alti rispetto alle unità di formazione del colon nelle raffiche.
3-proeritroblastos
Considerato il primo stato di maturazione degli eritrociti. Sono caratterizzati dalle loro grandi dimensioni (da 14 a 19 µm secondo alcuni autori, fino a 25 µm secondo altri). Il nucleo è arrotondato e presenta anche nucleoli e cromatina abbondante.
Considerato il primo stato di maturazione degli eritrociti. Sono caratterizzati dalle loro grandi dimensioni (da 14 a 19 µm secondo alcuni autori, fino a 25 µm secondo altri). Il nucleo è grande, arrotondato, con cromatina disposta sotto forma di filamenti e 2 o 3 nucleoli.
Può servirti: endocitosi: tipi e loro caratteristiche, funzioni, esempiIn questa fase inizia la cattura del ferro plasmatico. Hanno una vita di mezza ora, per lasciare il posto alla mitosi alla fase successiva.
ERROTROBLASTS 4-BASOPHILIC
Chiamati anche normoblasti, sono più piccoli dei loro precursori. Queste cellule sono tinte di blu con colorazione vitale, cioè sono basofili. Il nucleo è condensato, i nucleoli sono scomparsi e hanno un gran numero di ribosomi. In questa fase inizia la sintesi di emoglobina.
All'inizio sono conosciuti come eritroblasti basofili e dopo una divisione mitotica si trasformano in tipo II, che rimangono basofili e hanno una maggiore sintesi di emoglobina. La durata approssimativa di entrambe le cellule, insieme, è simile a quella dei proeritroblasti.
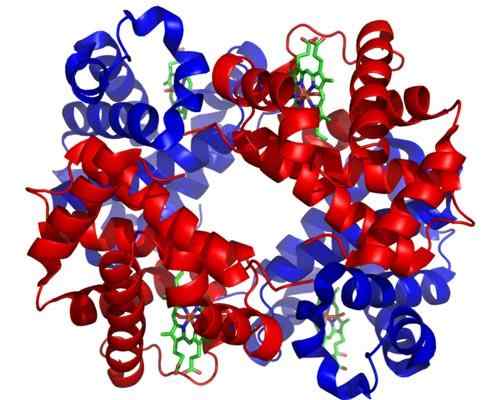 Emoglobina. Preso e curato da: Zephyris at the English Language Wikipedia [CC BY-SA 3.0 (http: // creativeCommons.Org/licenze/by-sa/3.0/]].
Emoglobina. Preso e curato da: Zephyris at the English Language Wikipedia [CC BY-SA 3.0 (http: // creativeCommons.Org/licenze/by-sa/3.0/]]. Erristroblasti a 5 policromromatofili
Sono formati dalla divisione mitotica degli eritroblasti basofili di tipo II e sono le ultime cellule con la capacità di dividere per mitosi. Le sue dimensioni variano tra 8 e 12 µm e hanno un nucleo arrotondato e condensato.
Il citoplasma di queste cellule è tinto con grigio piombo con la colorazione di Wright. Presenta un'alta concentrazione di emoglobina e la quantità di ribosomi rimane alta.
Eryroblasti 6-ortocromatici
La colorazione di queste cellule è rosa o rossa a causa della quantità di emoglobina che hanno. Le sue dimensioni sono leggermente inferiori a quelle dei suoi precursori (da 7 a 10 µm) e ha un piccolo nucleo, che sarà espulso dall'esocitosi quando si maturano le cellule.
7-reticulociti
Sono formati dalla differenziazione di eritroblasti ortocromatici, perdono gli organelli e riempiono il loro citoplasma di emoglobina. Rimangono nel midollo osseo rosso per due o tre giorni fino a quando non migrano verso il sangue dove la loro maturazione culminerà.
8-eritrociti
Sono gli elementi a forma matura, il prodotto finale dell'eritropoiesi e che sono formati dalla maturazione dei reticolociti. Hanno una forma Bicócava a causa dell'assenza di nucleo e dell'interazione tra il citoscheletro di eritrociti e due proteine chiamate spettrine e actina.
Sono i globuli più abbondanti, sono formati dai reticolociti. Nei mammiferi hanno una forma di biconcava a causa dell'assenza di nucleo e dell'interazione tra il citoscheletro di eritrociti e due proteine chiamate spettrine e actina. In altri vertebrati sono arrotondati e mantengono il nucleo.
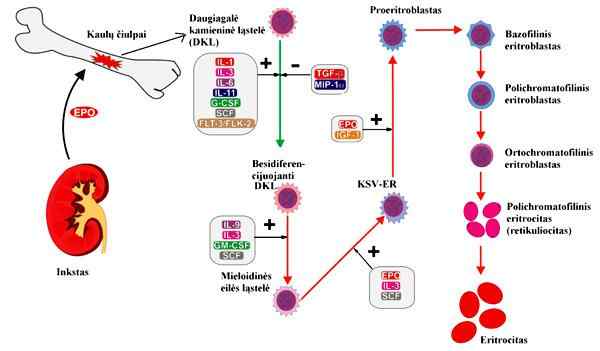 Processo di eritropozione. Preso e modificato da a.Mikalauskas alla lingua lithuaniana Wikipedia [CC BY-SA 3.0 (http: // creativeCommons.Org/licenze/by-sa/3.0/]]
Processo di eritropozione. Preso e modificato da a.Mikalauskas alla lingua lithuaniana Wikipedia [CC BY-SA 3.0 (http: // creativeCommons.Org/licenze/by-sa/3.0/]] Regolazione dell'eritropoia
Mentre l'eritropoietina stimola la formazione di globuli rossi per migliorare la capacità di trasporto dell'ossigeno nel sangue, ci sono diversi meccanismi fondamentali per regolare questa formazione, tra cui:
Pressione di ossigeno
La concentrazione di ossigeno nel sangue regola l'eritropoiesi. Quando questa concentrazione è molto bassa nel flusso sanguigno che arriva il rene, viene stimolata la produzione di globuli rossi.
Questa bassa concentrazione di tessuto può verificarsi a causa di ipossiemia, anemia, ischemia renale o quando l'affinità dell'emoglobina da parte di questo gas è maggiore del normale.
Miescher, nel 1893, fu il primo a suggerire la relazione tra ipossia tissutale e eritropoiesi. Tuttavia, questa ipossia non stimola direttamente il midollo osseo per produrre globuli rossi, come Miescher sollevato. Al contrario, induce il rene alla produzione dell'ormone dell'eritropoietina.
La produzione di eritropoietina dovuta all'ipossia tissutale è geneticamente regolata e i recettori che rilevano tale ipossia sono all'interno del rene. La produzione di eritropoietina è inoltre aumentata a causa di una pressione parziale dell'ossigeno tissutale dopo l'emorragia.
Può servirti: myitosi: fasi, caratteristiche, funzioni e organismiLe cellule che producono eritropoietina si trovano nei reni e nel fegato. L'aumento della produzione di questo ormone durante l'anemia è dovuto ad un aumento del numero di cellule che lo producono.
Testosterone
Il testosterone regola indirettamente l'eritropoiesi, regolando i livelli di ferro nel sangue. Questo ormone agisce direttamente sull'azione di una proteina citoplasmatica chiamata BMP -Smad (proteina morfogenetica di osso -mad dal suo acronimo in inglese) negli epatociti.
A causa dell'azione del testosterone, la trascrizione dell'epcidina viene soppressa. Questa epcidina impedisce il passaggio del ferro dalle cellule al plasma dai macrofagi che riciclano, portando a una drastica riduzione del ferro nel sangue.
Quando si verifica l'ipofisi, ci sarà un'inibizione di eritropoietina, perché non ci sarà ferro per la produzione di eritrociti.
Temperatura
La temperatura ha dimostrato di avere un effetto sull'eritripoia. Le mostre a temperature molto basse causano la necessità di produrre calore nei tessuti.
Ciò richiede un aumento della quantità di eritrociti per fornire ossigeno ai tessuti periferici. Tuttavia, questo tipo di regolamentazione non è completamente chiarito come.
Regolazione del paracrina
Apparentemente, esiste una produzione di eritropoietina da parte dei neuroni del sistema nervoso centrale, per il danno ischemico di auto -processo e l'apoptosi. Tuttavia, gli scienziati non sono ancora stati in grado di verificarlo.
Eritropoyesi che stimola gli agenti
Gli agenti stimolanti dell'eritropoiesi (quelli) sono agenti responsabili della stimolazione della produzione di eritrociti. L'eritropoietina è l'ormone naturalmente responsabile di questo processo, ma ci sono anche prodotti sintetici con proprietà simili.
L'eritropoietina è un ormone sintetizzato principalmente nel rene. Durante le prime fasi dello sviluppo, il fegato partecipa anche alla produzione attiva di eritropoietina. Tuttavia, man mano che lo sviluppo avanza, quest'ultimo organo ha una partecipazione meno importante al processo.
L'eritrocita inizia a disperdere i recettori per l'eritropoietina sulla superficie della membrana. L'eritropoietina attiva una serie di cascata di trasduzione del segnale intercellulare.
Quelli artificiali
Quelli artificiali sono classificati da generazioni (dal primo al terzo), a seconda della data in cui sono stati creati e commercializzati. Sono strutturalmente e funzionalmente assomigliano all'eritropoietina.
Quelle prime generazioni sono conosciute come Alpha, Beta e Delta Epoetin. I primi due sono prodotti dalla ricombinazione dalle cellule animali e hanno una mezza vita di circa 8 ore nel corpo. Delta Epoetina, nel frattempo, è sintetizzata dalle cellule umane.
La darbepoetina alfa è una seconda generazione che, prodotta dalle cellule di criceto cinese attraverso la tecnologia chiamata DNA ricombinante. Ha una mezza vita più di tre volte superiore a quella della prima generazione. Come per gli epoetine, alcuni atleti di alto livello hanno usato la darbepoetina come droga.
L'attivatore continuo dell'eritropoetina o del recettore della cera) è il nome generico di quelli di quella terza generazione. Non cercano di simulare la struttura e la funzione dell'eritropoietina, ma agiscono stimolando il ricevitore di questo, aumentando così i suoi effetti.
Può servirti: microfilamenti: caratteristiche, struttura, funzioni, patologiaLa sua mezza vita è di diverse settimane al posto delle ore, come i farmaci precedenti. Utilizzato commercialmente dal 2008, tuttavia, il suo uso illecito nelle attività sportive apparentemente risale a due o tre anni prima della sua legittima commercializzazione.
Eritropoiesi inefficace
Le eritropoie inefficaci o inefficaci si verificano quando i globuli rossi sono difettosi e vengono generalmente distrutti prima di lasciare il midollo osseo o poco tempo dopo questo.
Le eritropoie inefficienti possono essere dovute a difetti nella sintesi di acidi nucleici, gruppo Hemo o Globinas. Questi difetti causano diversi tipi di anemia.
Difetti nella sintesi di acido nucleico
In questo caso vi è carenza di acido folico e cobalamina, la sintesi del DNA è inibita nel nucleo delle cellule che promuovono gli eritrociti, quindi non sono in grado di dividere mitoticamente. Il citoplasma, nel frattempo, aumenta il suo volume (macrocitosi), originando una grande cellula chiamata megaloblasto.
In questi casi, una serie di anemie chiamate anemie megaloblastiche, di cui la più comune è l'anemia perniciosa. In questa malattia non c'è assorbimento della vitamina B12 nell'intestino tenue.
Altre cause di anemia megaloblastica includono malattie digestive, brocche, carenza di acido folico e a causa di alcuni farmaci.
Tra i sintomi di questo tipo di anemia ci sono anormale palezza, irritabilità, inappropriato, diarrea, difficoltà a camminare o debolezza muscolare. A seconda della causa, può essere trattato con integratori di vitamina o acido folico.
Difetti nella sintesi del gruppo Hemo
L'eritropoiesi inefficace dovuta alla sintesi di ferro può causare due tipi di anemia; Anemia microcitica per deficit di ferro e anemia sideroblastica.
È noto come anemia microcitica a un gruppo di anemie caratterizzate da eritrociti di dimensioni ridotte e colorazione pallida, possono avere origini diverse, tra cui talasimia e eritropoiesis inefficace.
Nell'anemia sideroblastica, i livelli di ferro e emosiderina sono molto alti. L'erniderina è un pigmento giallo che deriva dall'emoglobina e appare quando i livelli di metallo sono normali del normale. Questo tipo di anemia provoca la morte dei basofili nel midollo osseo rosso e non c'è sintesi di emoglobina.
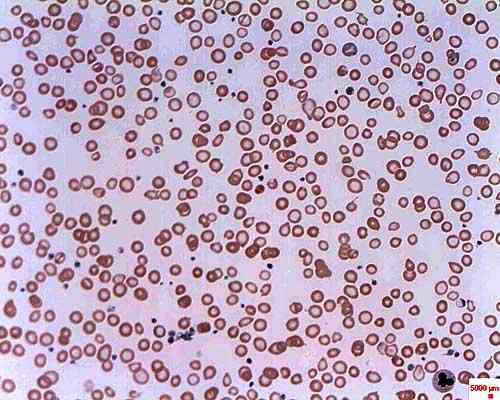 Anemia da carenza di ferro. Preso e curato da: Erhabor Osaro (professore associato) [CC BY-SA 3.0 (https: // creativeCommons.Org/licenze/by-sa/3.0)].
Anemia da carenza di ferro. Preso e curato da: Erhabor Osaro (professore associato) [CC BY-SA 3.0 (https: // creativeCommons.Org/licenze/by-sa/3.0)]. Si chiama anemia sideroblastica perché gli eritrociti si sviluppano anormalmente mediante accumulo di ferro sotto forma di granuli, ricevendo il nome di sideroblasti. L'anemia sideroblastica può essere congenita o può essere secondaria e avere cause diverse.
Difetti nella sintesi della globina
In questo caso vengono presentate l'anemia drapanocitica e la talamia beta. L'anemia drepanocitica è anche conosciuta come anemia falciforme. È prodotto da una mutazione genetica che porta alla sostituzione dell'acido glutammico da parte della valina durante la sintesi della beta globina.
A causa di tale sostituzione, l'affinità dell'emoglobina da parte dell'ossigeno diminuisce e c'è atrofia di eritrociti, acquisendo la forma di Hoz invece della forma normale di un disco di bicócavo. È probabile che il paziente con anemia drapanocitica soffra di microinfartos ed emolisi.
La talaasmia è un prodotto malattia di una codifica genetica inappropriata di α e β-globine che portano a una morte precoce di eritrociti. Ci sono circa un centinaio di mutazioni diverse che possono causare talaasemia con diversi gradi di gravità.
Riferimenti
- Eritropoiesi. In Wikipedia. Recuperato da.Wikipedia.org.
- J.P. Labbrozzi (2015). Produzione di eritrociti da cellule CD34+ di sangue di cordone ombelicale. Tesi di dottorato. Università autonoma di Barcellona. Spagna.
- H. Parrales (2018). Fisiologia dell'eritropoiesi. Cerebromedical recuperato.com.
- Anemia. In Wikipedia. Recuperato da.Wikipedia.org.
- Eritropoiesi stimolante l'agente. In Wikipedia. Recuperato da.Wikipedia.org.
- Erishropoiesi ineffettiva. In Wikipedia. Recuperato da.Wikipedia.org.
- « Caratteristiche delle relazioni di Gregarias, vantaggi ed esempi
- Pinus Ayacahuite Caratteristiche, habitat, cura, parassiti »

