Sporothrix Schenckii
- 2151
- 378
- Lino Lombardi
 Sporothrix Schenckii è un fungo che vive a terra e produce la malattia nota come sporotrosi
Sporothrix Schenckii è un fungo che vive a terra e produce la malattia nota come sporotrosi Cosa è Sporothrix Schenckii?
Sporothrix Schenckii È un fungo saprofita, onnipresente e dimorfico che vive sulla Terra e in decomposizione questioni organiche. Se viene introdotto accidentalmente nell'essere umano, diventa un produttore di agenti patogeni di micosi sottocutanea chiamata sporotrosi.
La sporotrosi è una malattia cosmopolita che si verifica nelle aree temperate, tropicali e subtropicali. La vegetazione vivente o morta è il serbatoio principale del fungo. Tale materiale è particolarmente pericoloso quando si tratta di penetranti oggetti come schegge, spine o corteccia ruvida, in grado di causare un danno alla pelle profonda.
Le persone con il maggior rischio di incidenti traumatici con materiale organico contaminato sono principalmente agricoltori, vext, coltivatori di fiori, giardinieri, agricoltori e minatori. Pertanto è considerata una malattia professionale.
È stato anche osservato che il sesso maschile è il più colpito (75%), per essere il più esposto. La malattia non distingue tra razze o età.
In generale, gli arti superiori sono i più colpiti, sebbene la lesione si verifichi in qualsiasi luogo in cui si verifica l'inoculazione del fungo, diventando chiaro che non viene trasmessa da persona a persona.
Gli animali possono anche essere colpiti da questo microrganismo. Per fare ciò, devono soffrire di un trauma che inocula il fungo. I più colpiti sono cavalli, scimmie, cani, bovini, ratti e topi.
Caratteristiche di Sporothrix Schenckii
- Sporothrix Schenckii È ampiamente distribuito nell'ambiente, specialmente nella terra e nella materia organica (fieno, muschio, rose, alberi e superfici di diverse piante).
- La malattia è cosmopolita, ma è principalmente endemica in paesi come Giappone, Australia, Messico, Uruguay, Brasile, Colombia, Perù e Guatemala.
- Oltre all'inoculazione del fungo attraverso il trauma con le spine, che è comune, è stata descritta la possibilità di essere inoculato da morsi di animali, morsi di insetti, picastazos di uccelli o graffi felini.
- Presenta alcuni fattori di virulenza. Tra questi sono distinti:
- Adesine, che uniscono il fungo per le proteine extracellulari (fibronectina, elastina e collagene).
- Produzione di melanina, che la protegge dalla distruzione ossidativa nei tessuti e all'interno dei macrofagi.
- Proteasi, essenziali per la crescita dei funghi In vivo.
Morfologia
- È un fungo Dimorph, ha la capacità di presentarsi in uno stampo a temperatura ambiente e sotto forma di un lievito di 37 ° C.
Può servirti: virous Amanita: caratteristiche, tassonomia, riproduzione, nutrizione- Le colonie della forma dello stampo iniziano come punti bianchi, che vengono quindi ingranditi e diventano con coerenza elastica o membrana, bianco grigiastro, senza micelio aereo.
- Più tardi diventano marrone scuro in nero mentre invecchiano, perché i conidi producono melanina. Finalmente, prendono un aspetto bagnato e rugoso.
- Microscopicamente, il fungo presenta un sottile mycelio yalino e tabicado, con microconidie Pyridos sessili, disposte lungo le ife o sotto forma di rosetta, su un corto conidioforo, simile a un fiore di Margarita.
- La forma parassita o di lievito è presentata come piccole cellule in geming di dimensioni variabili e aspetto fusiforme.
- La forma del lievito nella cultura cresce come colonie rosa di consistenza cremosa. Ciò è ottenuto seminando il campione clinico diretto a 37 ° C in agar nel sangue o quando seminano la fase miceliale in queste stesse condizioni, dimostrando il dimorfismo.
- Nell'osservazione microscopica della forma di lievito, si osservano cellule ovali, rotonde o fusiformi (forma del tabacco) (tabacco).
Patogenesi
Il fungo viene acquisito mediante inoculazione traumatica (da colpi o forature) attraverso la pelle con materiale contaminato con il fungo. L'evento più frequente è un infortunio causato dalla puntura con una colonna vertebrale o una scheggia in mano.
L'incidente introduce conidi nel tessuto sottocutaneo. Le conidie si legano alla matrice proteica extracellulare come fibronectina, laminina e collagene.
Si verifica la moltiplicazione locale del fungo e inizia un processo infiammatorio lento. Questa reazione infiammatoria ha caratteristiche granulomatose e piogeni.
Quindi l'infezione si diffonde seguendo il percorso dei vasi linfatici dal sito di origine, in cui le lesioni infiammatorie vengono ripetute a intervalli.
Può servirti: ChrysophytaD'altra parte, a volte (1% dei casi), la diffusione può verificarsi in altri modi. Le ossa, gli occhi, i polmoni e il sistema nervoso centrale possono essere colpiti se il fungo raggiunge questi siti.
Raramente l'infezione diventa sistemica.
Patologia
Si distinguono tre tipi clinici: sporotosi linfatica cutanea, sporoticosi cutanea localizzata e sporotrosi diffusa.
Sporotrosi linfatica cutanea
È la forma più frequente della malattia. Dopo il trauma c'è un periodo di incubazione da 3 a 21 giorni e talvolta mesi.
La lesione iniziale è una papula indolore che sta gradualmente aumentando di dimensioni, fino a quando non inizia a ulcerare al centro. Dopo una settimana o più, i vasi linfatici si gonfiano e le lesioni pustolose o nodulari possono apparire attorno al sito di inoculazione o lungo il vaso linfatico.
Questi noduli seguono lo stesso processo della lesione iniziale, ulcerando e prendendo lo stesso aspetto ulceroso. Da qui le ulcere diventano croniche.
Sporotrosi cutanea situata
Un altro modo in cui può verificarsi la malattia è come un nodulo limitato e limitato che non influisce sui vasi linfatici e non si diffonde. Questa lesione indica una certa resistenza all'infezione da immunità precedente. È comune nelle aree endemiche.
Il tipo di lesione può variare, presentandosi come aree infiltrate, aree di follicolite, lesioni croccanti nodulari, papy o verrucose. Appaiono su viso, collo, tronco o braccia.
Sporotrosi diffusa
È relativamente raro, c'è una diffusione ematogena, quindi appare un gran numero di moduli sottocutanei, duri, diffusi in tutto il corpo.
Queste lesioni aumentano di dimensioni, quindi ammorbidite e successivamente, se sono inciampate e si rompono, cronicamente ulcerare una secrezione permanente. Questa infezione continua a diffondersi e il paziente entra in gravità, spesso causando la morte, se non trattata.
La posizione polmonare della sporotrosi è generalmente secondaria alla lesione cutanea. Tuttavia, non è escluso che l'inalazione di conidi può portare a una malattia polmonare primaria che viene quindi diffusa e sistemica.
Può servirti: Enterococcus faeciumDiagnosi
Campionamento
Biopsia di noduli chiusi o essudato (pus) di lesioni aperte.
Esame microscopico
I campioni possono essere tinti con gomori-grocott, PAS, ematossilina-eosina o gramma.
In realtà è abbastanza difficile osservare il fungo, perché le lesioni ospitano una scarsa quantità del microrganismo e i pochi presenti possono essere confusi con frammenti di cellule nucletiche.
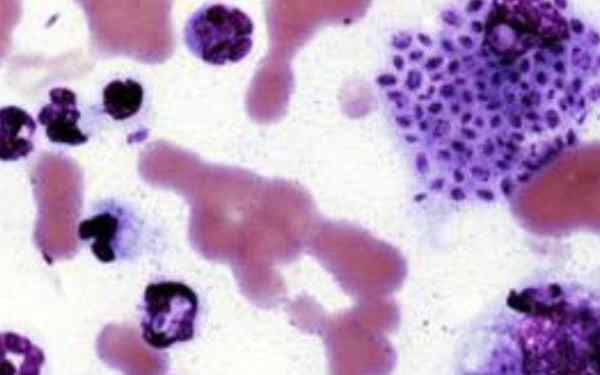
Tuttavia, la scoperta di corpi di asteroidi può guidare notevolmente, il che suggerisce la presenza della malattia. Il corpo asteroide è costituito da lieviti di Sporothrix Schenckii circondato da materiale eosinofilo amorfo in disposizione radiale.
La biopsia rivela anche un processo infiammatorio non specifico o granulomatoso con infiltrato di linfociti, cellule giganti, fibrosi, ecc.
Raccolto
La crescita di Sporothrix Schenckii È stimolato da tiamina, pirimidina e biotina.
Il campione può essere seminato in sabourauud destrosio solo se la lesione è chiusa o contenente cloramfenicolo o cicloesimide in lesioni aperte a 28 ° C e incubando per 4-6 giorni. Dopo questo tempo saranno sviluppate le colonie dello stampo.
Per dimostrare il dimorfismo è possibile seminare la forma filamentosa nel cuore di Cerebro integrato con sangue a 37 ° C, con una superficie bagnata e CO₂ al 5%, per ottenere la fase del lievito. Questo processo potrebbe richiedere diverse ripetizioni per avere successo.
Tecniche di biologia molecolare
La tecnica di reazione a catena della polimerasi (PCR) può essere utilizzata per la diagnosi della malattia.
Trattamento
La malattia è stata trattata a lungo con una soluzione di ioduro di potassio. Oggi è trattato con itraconazolo per tutte le forme della malattia.
Tuttavia, l'infezione polmonare o sistemica richiede inoltre l'anfotericina B all'inizio e poi segue itraconazolo.
Le donne in gravidanza sono trattate con amfotericina B.
Il trattamento deve essere soddisfatto tra 3 e 6 mesi.
Riferimenti
- Ryan, k.J., Ray, c. Sherris. Microbiologia medica, McGraw-Hill
- Koneman, e., Allen, s., Janda, w., Schreckenberger, p., Winn, w. Diagnosi microbiologica. Argentina, editoriale panamericano.A.

