Mycoplasma pneumoniae
- 4999
- 1149
- Kayla Serr
 Polmone infetto da pneumoniae di mycoplasma, la causa principale della polmonite atipica
Polmone infetto da pneumoniae di mycoplasma, la causa principale della polmonite atipica Quale è Mycoplasma pneumoniae?
Mycoplasma pneumoniae Sono i batteri principali del genere micoplasma. Questa specie è responsabile della produzione di oltre 2 milioni di infezioni polmonari all'anno negli Stati Uniti.
Mentre infezione da Mycoplasma pneumoniae È altamente contagioso, solo il 3-10% degli individui infetti sviluppa sintomi compatibili con la broncopnemonite.
Tuttavia, nella maggior parte dei casi ci sono lievi manifestazioni cliniche come faringite, tracheobronchite, bronchiolite e crup, mentre altri sono asintomatici.
Le infezioni dovute a questi batteri possono verificarsi durante tutto l'anno, ma la più grande incidenza si osserva alla fine dell'autunno e durante l'inverno.
L'infezione può apparire a qualsiasi età; Tuttavia, le fasce di età più sensibili sono bambini di età superiore ai 5 anni, adolescenti e giovani adulti.
Per ragioni che sono ancora sconosciute, i bambini di età inferiore ai 3 anni tendono a sviluppare alte infezioni respiratorie, mentre i bambini più grandi e gli adulti hanno maggiori probabilità di sviluppare la polmonite.
Caratteristiche del Mycoplasma pneumoniae
- I ceppi di Mycoplasma pneumoniae Sono antigénicamente omogenei, il che significa che è noto solo un sierotipo riprodotto dalla fissione binaria.
- In questa specie l'unico serbatoio noto è l'umano. È generalmente isolato dal tratto respiratorio e la sua presenza è considerata patologica.
- È un microrganismo aerobico forzato.
- Cresce in terreni di coltura contenenti steroli, purine e pirimidine. Nelle colture In vitro Di solito crescono molto lentamente, con un tempo di recupero tra 4 e 21 giorni.
- Dal punto di vista biochimico, Mycoplasma pneumoniae Glucosio fermenta con la formazione di prodotti acidi.
- Non usa l'arginina e nemmeno l'urea si svolge.
- I suoi varianti di pH ottimali tra 6,5 e 7,5.
Tassonomia
- Dominio: batteri.
- Phylum: Firmicutes.
- Classe: mollicuti.
- Ordine: Mycoplasmatals.
- Famiglia: Mycoplasmataceae.
- Genere: micoplasma.
- Specie: pneumoniae.
Morfologia
- Mycoplasma pneumoniae È tra i più piccoli microrganismi in grado di vivere e riprodurre extracellular. Le sue dimensioni variano tra 150 e 200 nm.
- Non ha una parete cellulare, essendo limitata da una membrana trilaminaria che fornisce flessibilità e capacità polimorfica, ovvero può adottare una varietà di forme.
- L'assenza di muro provoca questi microrganismi non possono essere tinti di colorazione Gram (sono negativi in grammo).
- Hanno un genoma del DNA molto piccolo (0.58 a 2.20 MB) rispetto ad altri batteri, che hanno 4 genomi di 4.64 MB.
Può servirti: León Hair: caratteristiche, proprietà, coltivazione- Le colonie di Mycoplasma pneumoniae Hanno una superficie di granulosa con un centro denso tipicamente sepolto nell'agar (aspetto uovo fritto invertito).
Fattore di virulenza
- Mycoplasma pneumoniae Ha una proteina di 169 kDa associata alla membrana chiamata P1, che ha la funzione di adesina. Queste adesine si legano a oligosaccaridi complessi che contengono acido sialico e che si trovano nella parte apicale delle cellule di epitelio bronchiale.
- L'adesina influisce sull'azione ciliare e inizia un processo che porta alla peeling della mucosa e successivamente alla reazione infiammatoria e alla secrezione degli essudati.
- L'infiammazione è caratterizzata dalla presenza di linfociti, plasma e cellule di macrofagi che possono infiltrarsi e causare ispessimento delle pareti di bronchioli e alveoli.
- Produce il perossido di idrogeno localmente, causando un effetto citopatico sull'epitelio di respiratorio e ciglia, essendo responsabile della tosse persistente.
- Non sono state trovate endotossine o esotossine in questo genere.
Patogenesi e manifestazioni cliniche di polmonite
Mycoplasma pneumoniae Viene trasmesso da una persona all'altra attraverso gli aerosol di secrezione respiratoria infetta. Poiché la trasmissione è associata alle cellule della bandiera, le gocce di goccioline devono essere grandi per la diffusione.
Il periodo di incubazione è lungo; varia da due a tre settimane.
Patogenesi
L'infezione inizia con l'adesione del microrganismo a un destinatario sulla superficie delle cellule epiteliali o alle ciglia e ai microvienti delle cellule dell'epitelio bronchiale e rimangono lì sulla superficie, stimolando le sciarpe cellulari e l'infiammazione.
Poiché è stato visto che la malattia è più grave negli adulti, si ritiene che le manifestazioni e le complicanze cliniche siano dovute a una risposta immunitaria esagerata al microrganismo.
Una produzione di citochine e attivazione dei linfociti modulati può ridurre al minimo la malattia, ma se è esagerata, la malattia viene esacerbata attraverso lo sviluppo di lesioni immunologiche.
Cioè, più vigorosa è la risposta immunitaria mediata dalle cellule e dalla stimolazione delle citochine, più gravi saranno la malattia clinica e la lesione polmonare.
D'altra parte, i fattori immunopatogeni sono probabilmente coinvolti in molte delle ulteriori complicanze polmonari, data la reattività incrociata tra antigeni umani e antigeni di microrganismo.
Manifestazioni cliniche
La polmonite può influenzare il tratto superiore, inferiore o entrambi respiratorio. I sintomi di solito appaiono gradualmente, per alcuni giorni e possono persistere per settimane o mesi.
L'infezione è caratterizzata da un inizio insidioso, febbre, cefalia, infiammazione della faringe, rum e tosse persistente (tracheobronchite) giorno e notte, può persino verificarsi con otalgia.
Può servirti: Trichoderma HazianumLa tosse è asciutta all'inizio e tritata, con una produzione minima dell'espettorato, che può successivamente verificarsi con muco e pus, e molto raramente può contenere sangue.
L'infezione colpisce la trachea, i bronchi, i bronchioli e il tessuto peribronchiale e può estendersi agli alveoli e alle pareti alveolari.
In casi semplici, il periodo febbrile acuto dura circa una settimana, mentre la tosse e la pigrizia possono durare due settimane o anche di più.
I bambini di età inferiore ai cinque anni hanno maggiori probabilità di manifestare coriza e si respirano.
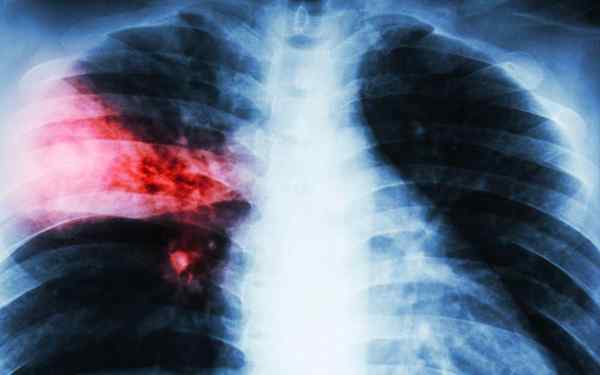
Radiografia del torace
 Radiografia che mostra un gruppo di cellule mononucleari intorno a bronchi e bronchioli
Radiografia che mostra un gruppo di cellule mononucleari intorno a bronchi e bronchioli Nella radiografia del torace c'è un infiltratore di cellule mononucleari intorno ai bronchi e ai bronchioli. Tuttavia, i modelli radiografici possono variare ampiamente. Possono mostrare polmonite peribronchiale, ateletlecsia, infiltrati nodulari e linfoadenopatie iiche.
Nel 25% dei casi potrebbero esserci piccoli fuoriuscite pleuriche.
Generalmente l'infezione è generalmente grave nei pazienti immunosoppressi, drepanocitico o con sindrome di Down, ignorando la causa in quest'ultimo caso.
Complicanze polmonari
Le complicazioni sono rare, tra cui lo sono:
- Pleurite,
- Pneumotorace,
- Sindrome da stress respiratorio,
- Ascesso polmonare.
Oltretutto, Mycoplasma pneumoniae Può esacerbare altre malattie polmonari, come l'asma e la malattia polmonare cronica.
Complicanze extrapolmoni
Come complicazioni extrapolmoni hanno descritto:
- Condizioni della pelle: eritema multiforme grave, eritema nudo, eruzioni maculopapolari o orticari, sindrome di Stevens-Johnson, necrolisi epidermica tossica e pityria rosa.
- Vasopasmi periferici: fenomeno di Raynaud.
- Anemia emolitica e ittero: da anticorpi emolitici, emoglobinuria parossistica fredda.
- Effetti cardiovascolari: pericardite, miocardite.
- Coinvolgimento del sistema nervoso centrale: encefalite, mielite, meningencefalite, neuropatie, deficit motori, sindrome di Guillain-Barre.
- Afferazione articolare: mialgia, artralgia, artrite.
- Affettazioni degli occhi: gonfiore della papila, atrofia del nervo ottico, essudazione della retina ed emorragie.
- Effetti renali (sono rari): glomerulonefrite membranoproliferativa, sindrome nefrotica, proteinuria di massa transitoria, nefrite interstiziale acuta, insufficienza renale acuta, sindrome emolitica uremica, ematuria isolata.
Infezione da Mycoplasma pneumoniae Nei pazienti immunosoppressi
Nel caso di individui con immunodeficienza umorale e/o cellulare, sono più predisposti a soffrire di una malattia più grave a causa di questo microrganismo.
Pazienti con ipogammaglobulinemia di.
Può servirti: Brucella melitensisMycoplasma pneumoniae Può causare gravi malattie nei pazienti sieropositivi, che hanno l'immunità cellulare depressa.
Va notato che l'infezione da M. pneumoniae Il fulminante diffuso è raro ma può accadere in questi pazienti.
Diagnosi
I microrganismi sono in grado di recuperare nelle colture nella fase di incubazione, durante la malattia e dopo di essa, anche in presenza di anticorpi specifici.
Mycoplasma pneumoniae Cresce in media speciali come PPLO (pleuropneumoni come organismo) a 37 ° C per 48-96 ore o più.
Tuttavia, poiché il raccolto è molto lento e la colorazione Gram di espettorato non aiuta, la diagnosi viene eseguita principalmente attraverso metodi sierologici o mediante test di biologia molecolare convenzionale o reale (PCR) (PCR).
A livello sierologico è disponibile la determinazione di specifici anticorpi IgG e IgM.
Oltretutto, M. Penumoniae induce la formazione di crioaglutinine, anticorpi non specifici che riuniscono eritrociti freddi umani. Questi anticorpi aiutano la diagnosi da quando aumentano nella convalescenza.
Trattamento
I sintomi iniziali sono generalmente risolti tra 3 e 10 giorni senza trattamento antimicrobico, mentre il recupero delle anomalie radiologiche è generalmente lento (tra 3 e 4 settimane o più).
Tuttavia, i casi mortali sono rari, cioè generalmente la loro evoluzione è benigna e auto -limitata. Tuttavia, il tuo miglioramento può essere accelerato con un trattamento adeguato.
Tuttavia, sebbene il trattamento migliorasse i segni e i sintomi dell'infezione, il microrganismo non viene sradicato dal tratto respiratorio, in quanto è stato in grado di isolare Mycoplasma pneumoniae Dopo 4 mesi di recupero dell'infezione.
Questo può spiegare le recidive e le recidive nonostante il trattamento appropriato.
Tutti i Micoplasmi Sono naturalmente resistenti al beta -lattam e ai glicopeptidi, perché non hanno una parete cellulare, sito bianco di questi antibiotici.
Anche i sulfonamidi, il trimetoprim, le polimixine, l'acido buttico e la rifampicina sono inattivi.
Mycoplasma pneumoniae È suscettibile agli antibiotici che interferiscono con la sintesi di proteina o DNA, come tetracicline, macrolidi e alcuni chinoloni.
Tra i macrolidi, l'azitromicina è la più utile per avere meno effetti collaterali.
Prevenzione e controllo
Immunità al micoplasma È transitorio, per questo motivo non è stato sviluppato un vaccino e di conseguenza le ricorrenze sono frequenti.
Come misura di prevenzione hai l'isolamento del paziente e prendi le misure di biosicurezza quando si manipolano oggetti e cose del paziente malato.
Riferimenti
- Ryan KJ, Ray C. Sherris. Microbiologia medica. (6a edizione) New York, u.S.A. Editoriale McGraw-Hill.
- Gómez G, Durán J, Chávez D, Roldán M. Polmonite da mycoplasma pneumoniae: presentazione di un caso e una breve revisione bibliografica. Mex Mex.
- Chaudhry R, Ghosh A, Chandolia A. Patogenesi di pneumoniae di Mycoplasma: un aggiornamento. Indian J Med Microbiol.

