Histoplasma capsulatum
- 1822
- 504
- Dante Morelli
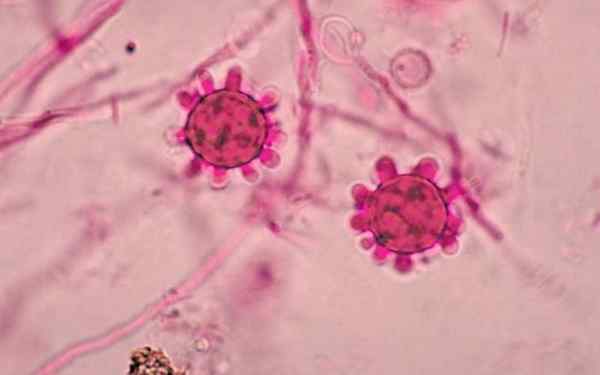
 Due macronidi tubercolati di istoplasma capsulatum
Due macronidi tubercolati di istoplasma capsulatum Quale è Histoplasma capsulatum?
Histoplasma capsulatum È un fungo patogeno per l'uomo e alcuni animali, causando istoplasmosi, una malattia in grado di produrre un'infezione intracellulare del sistema reticoloendoteliale che può colpire quasi tutti i tessuti o gli organi del corpo.
Questa infezione può essere posizionata sistemica benigna o fatale. Principalmente si verifica nella sua forma situata nei polmoni, ma in alcuni casi può progredire e diffondersi verso tessuti linfatici, milza, fegato, reni, sistema nervoso centrale e pelle.
L'istoplasmosi è una malattia farulomatosa della distribuzione del mondo ampio, con predilezione per zone temperate e tropicali. In particolare, sono stati segnalati casi in America, Africa e Asia, dove ci sono aree endemiche. In Europa sono stati segnalati pochi casi in Italia, Grecia, Germania, Belgio, Olanda, Danimarca e Russia.
Tuttavia, la più grande prevalenza si trova nella media regione del Nord America, lungo il Mississippi e l'Ohio, il Missouri, l'Illinois, l'Indiana, il Kentucky e i fiumi della Tennessese. In questi siti, oltre l'80% della popolazione ha test di istoplasmina positivi, indicando che sono stati in contatto con il fungo.
Ci sono anche riflettori sparsi in Canada, Messico, Panama, Guatemala, Honduras, Nicaragua, Colombia, Perù, Bolivia, Brasile, Argentina e Venezuela.
Caratteristiche del Histoplasma capsulatum
- Istoplasma capsulatum var capsulatum È un fungo Dimorph: presenta due forme morfologiche in base alla temperatura.
- In natura (la vita saprofita a temperatura ambiente) è sotto forma di filamenti o ife, mentre nella sua vita parassita all'interno dell'organismo a 37 ° C, è presentato sotto forma di lievito.
- La forma miceliale (filamentosa) forma colonie riprodotte da piccoli e grandi conidi.
- Nella sua forma di lievito ha una forma sferica o ovale e gemanti da 2 a 5 µ di diametro. Le gemazioni sono generalmente focolai unici per collo stretto.
- I lieviti sono fagocitizzati da macrofagi alveolari e al loro interno possono viaggiare in tutti i tessuti del sistema reticoloendoteliale.
- All'interno del tessuto, i blastoconidi sono raggruppati nelle cellule reticolondoteliali, poiché il fungo nella sua forma di lievito è forzata forzata e sono circondati da un alone simile a una capsula.
Ciclo vitale
I fattori essenziali che favoriscono la vitalità e la permanenza del fungo in natura sono una temperatura moderata, umidità ambientale relativa dal 67 all'87% e terreni ben insufficienti con materia organica.
La piccola luce delle grotte favorisce la spolazione del fungo. Spesso isola il terreno del pollame, come il pollo grossolano.
Può servirti: Trichomonas tenax: caratteristiche, morfologia, ciclo di vitaApparentemente, gli uccelli di uccelli o pipistrelli contengono sostanze nutrizionali per il fungo, dando un vantaggio competitivo sul resto del microbiota o della fauna del suolo.
Si ritiene che gli acari microfici presenti in questi terreni possano svolgere una funzione di dispersione di H. capsulatum, Attraverso un meccanismo forte (organismo che ne usa un altro per il trasporto).
Questi terreni, se rimossi da scavo, pulizia o ventartarni che formano nuvole di polvere, si diffondono migliaia di spore nell'aria.
Questo è il modo in cui umani e animali possono inalare i conidi di funghi, infetti. I conidi all'interno dell'individuo infetto diventano lieviti.
Patogenesi
Infezione umana
La malattia nell'uomo può essere acquisita a qualsiasi età e senza distinzione sessuale, sebbene la malattia sia più comune negli uomini, forse perché sono più esposti.
Né le razze o le etnie distinguono, mentre la forma progressiva della malattia è più frequente nei giovani.
Il personale di laboratorio che gestisce colture o terreni per isolare il fungo è permanentemente esposto per acquisire l'infezione. Anche agricoltori, costruttori, archeologi, guaaneros, topografi, minatori, scavatori di caverne e speleologi.
È importante evidenziare che la malattia non viene trasmessa da una persona all'altra. Nell'umano si manifesta in 3 modi: forma acuta primaria, forma cavitaria cronica e forma diffusa.
Forma acuta primaria
L'umano inala i conidi del fungo, che raggiungono i polmoni, e dopo un periodo di incubazione da 5 a 18 giorni si verifica un'infiammazione polmonare localizzata quando si diventa lieviti.
Se il fungo viene catturato dalle cellule dendritiche, viene distrutto. Ma se è fissato ai recettori integrini e di fibronectina e vengono catturati dal fagotto, sopravvivono a inibire la funzione del fagosoma-lisosoma.
Per questo, Histoplasma capsulatum Fitto fisso e calcio per neutralizzare il pH acido del fagolisosoma. Con una crescita continua c'è la diffusione linfatica e lo sviluppo di lesioni primarie.
Successivamente, la necrosi si verifica raggiungendo o calcificando i polmoni. D'altra parte, i noduli linfatici regionali diventano infiammati, simulando la tubercolosi.
Le lesioni sono generalmente diffuse, discrete o ampiamente distribuite (tipo miliar), manifestate da più focolai calcificati.
Nella stragrande maggioranza dei casi l'infezione non avanza verso la fase primaria, lasciando solo un ganglio calcificato come prova e le lesioni sono completamente risolte.
In altri casi, l'infezione persiste e può diffondersi. In questo tipo di infezione, il paziente può essere asintomatico o può presentare alcune manifestazioni cliniche:
Può servirti: acetobacter: caratteristiche, habitat e specie principali- Tosse non produttiva,
- dispnea,
- dolore al petto,
- Emottisi
- cianosi.
Come nella tubercolosi nei gangli, le cellule vitali possono essere riattivate, specialmente nelle immunosoppresse.
Forma diffusa
È necessario un elevato carico di inalazione di conidi o mostre ripetute, i polmoni sono consolidati e l'infezione progredisce dalla via ematogena, producendo epatomegalia e splenomegalia.
Le manifestazioni cliniche sono:
- febbre,
- disturbi digestivi,
- dispnea,
- perdita di peso,
- anemia,
- Leucopenia
- Linfadiante generalizzato.
A volte può anche verificarsi:
- meningite,
- endocardite,
- ulcere intestinali o genitali
- Malattia di Addison a causa delle ghiandole surrenali.
La presentazione cutanea primaria provoca un Chancre ulcerato indolore, con adenopatia regionale. Cura da solo in settimane o mesi.
Si possono anche osservare lesioni cutanee polimpiche:
- papule,
- Noduli,
- lesioni molluschi, -green o viola,
- ulcere,
- Ascessi,
- cellulite,
- paniculite.
Potrebbero esserci anche manifestazioni della bocca:
- Ulcere dolorose orofaringee,
- noduli nella lingua e gengive e persino nella laringe.
Forma cronica cavitaria
Di solito rappresenta una riattivazione di una lesione polmonare primaria o una forma di progressione ininterrotta della lesione polmonare.
Qui è commesso il sistema reticoloendoteliale e le manifestazioni cliniche possono essere simili alla forma divulgata.
Infezione animale
Diversi animali domestici e selvatici possono essere infettati Histoplasma capsulatum, Come cani, gatti, pecore, oche, topi, topi, mapuriti, scimmie, volpi, cavalli, bovini, tra gli altri.
Diagnosi
A seconda della fase in cui viene trovata la malattia, alcuni campioni possono essere utilizzati per la diagnosi, come ad esempio:
Espettorato, lavaggio gastrico, liquido cerebrospinale, sangue citrato o campione di midollo osseo, noduli divisi, urina, foratura epatica o milza.
Esame diretto
È possibile eseguire un esame diretto con Giensa, quando si tratta di Rubb.
D'altra parte, la colorazione Diff-Quick, Pap Pap o Wright è stata utile per osservare il fungo. In questi preparati il fungo è osservato come cellule ovali da 2 a 4 µ all'interno di grandi mononucleari e su una scala più piccola all'interno del polimorfonucleare.
Raccolto
Histoplasma capsulatum Si sviluppa in media arricchiti come agar di sangue e cioccolato o in uno speciale mezzo per funghi come Sabouraud Agar.
La sua crescita è lenta (da 10 a 30 giorni di incubazione), tra 22 e 25º C per ottenere la forma di funghi filamentosi. Può essere mascherato da batteri o funghi a crescita rapida.
Può servirti: euploadLa colonia miceliale sembra bianca a grigio arrosto o marrone. Al microscopio, si osservano delicate ife, tavolate con un diametro da 1 a 2 µm e producono microconidi e macroconidi.
Una volta che la colonia è matura, la forma diagnostica è grande macroconidi di pareti lisce all'inizio, e poi diventano ruvide e spinose, che variano da 5 a 15 µm di diametro.
Questa forma diagnostica è chiamata macroconidi tubercolati, perché ha proiezioni digitazionali a parete radiale e spessa.
Dimostrare il dimorfismo in laboratorio e spostarsi dalla forma filamentosa al lievito è un compito difficile, ma non impossibile, e sono necessarie colture successive.
Diagnosi differenziale
Deve Trichophyton rubrum O Sporothrix Schenckii.
Ciò si verifica soprattutto se si osservano solo microconidi, quindi è necessario effettuare una diagnosi differenziale. Tuttavia, il tempo e le caratteristiche del raccolto chiari dubbi.
Rilevazione di antigeni polisaccaridici
D'altra parte, la diagnosi di istoplasmosi può anche essere eseguita a causa della rilevazione di antigeni polisaccaridici di H. capsulatum.
Questo viene fatto attraverso la tecnica del test radioimmunomesse nel fluido alveolare, nelle urine e nel sangue, utile sia per la diagnosi che per seguire -up.
Istoplasmina
È un test cutaneo di ipersensibilità ritardata che è utile solo negli studi epidemiologici, perché dice solo se la persona è stata in contatto con il fungo.
Immunità
Né i linfociti B, né gli anticorpi conferiscono resistenza alla reinfezione. In questo senso, i linfociti Th1 sono in grado di inibire la crescita intracellulare e quindi controllare la malattia.
Ecco perché i pazienti con carenza di linfociti T tendono a subire la forma disseminata della malattia. Un esempio sono i pazienti con AIDS.
D'altra parte, dei 5 sierotipi noti, il chemiotipo II è il ceppo più virulento, essendo in grado di deprimere la produzione di TNF-α dalla presenza di glucani sulla parete cellulare, riducendo la risposta immunitaria dell'ospite attraverso il blocco attraverso il blocco di un recettore β-glucano noto come Dectin-1.
Trattamento
La malattia primaria può essere risolta senza trattamento.
Nella malattia lieve può essere utilizzato itconazolo e nel modo grave e diffuso viene utilizzato un ciclo di anfotericina B seguita da itraconazolo.
Riferimenti
- Koneman E, Allen S, Janda W, Schreckenberger P, Winn W. (2004). Diagnosi microbiologica.
- Forbes B, Sahm D, Weissfeld A. (2009). Diagnosi microbiologica di Bailey e Scott.
- Arene, r. Micologia medica illustrata. (2014). Mc Graw Hill.

